「医師の働き方改革」年960時間はクリア可能か?自分の労働時間で検証してみた
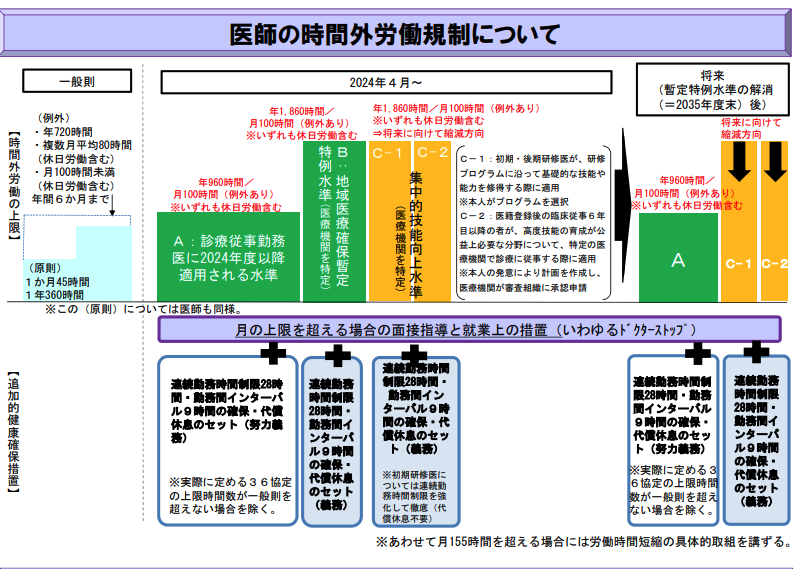
医師の働き方改革が進んでおり、2024年4月から、全ての勤務医に新しい時間外労働の上限規制が適応される。基準は3通りあり、以下の通りである(下図:医師の働き方改革に関する検討会報告書 厚生労働省資料より抜粋 https://www.mhlw.go.jp/stf/newpage_04273.html)。
A基準 全ての医師が対象 年間960時間の労働時間で月100時間 連続勤務28時間 勤務間9時間のインターバルを尊守
B基準 地域医療確保暫定特例水準 年間1860時間で月100時 連続勤務28時間 勤務間9時間のインターバルを尊守。
適応される医療機関:
3次救急医療機関
2次救急医療機関のうち、年間救急車受け入れ台数1000台以上または年間の夜間・休日・時間外入院件数 500件かつ、医療計画で5疾患5事業確保のため必要と位置付けられた医療機関
在宅医療において特に積極的な役割を担う医療機関
C基準 集中的技能向上水準 C-1:初期・後期研修医 C-2:医籍登録6年目以降で公益性のある高度技能を取得を目指す医師
働く側の医師のとって喜ばしいことであるが、問題もある。大学病院の脳外科には大学によって違いはあるが概ね10ー30人の医師が所属している。通常大きな総合病院でも6-8人程度なので、大学病院に所属する医師の数は多い。これは教育機関、研究機関であるとともに地域の病院に医師を派遣しているからである。私の住んでいる地域には脳外科は輪番制度というのがあり、脳外科関連の急患はまず、輪番病院に運ばれる。2-3病院が毎日担当となっている。これらの病院にはそこで働く常勤の医師も当直しているが、人数が少ないため大学から派遣されて働いている。他にも輪番以外にも専門的な疾患患者を診察するため専門外来を行ったり、慢性期の病院に当直しに行ったりもしている。大学病院で働く医師は、そこでの仕事以外にこのような別の病院での仕事もこなさなければならない。これは、地域のニーズがあること、大学からの収入が少ないこと、診断の難しいレアな疾患を見つけることなどが理由として挙げられる。
基本的に労働時間が短くなることは賛成であるが、①果たして地域のニーズに応えられるのか?、②十分な収入が確保されるかは疑問である。①については地方により医療システムや医師や病院の数が違うため疑問がある。厚生労働省の働き方改革で調査されたのは”一県一医大に相当する都道府県に所在する2大学の計6診療科”が対象となっており、A大学(地方)の消化器内科、消化器外科、産婦人科、B大学(都市部)の産婦人科、救急科、循環器内科だった。この限られた大学からの情報を全国の医師・病院に適応するのはいささか強引な気がする。
自分の実際の労働時間を計算してみた。
モデル(地方大学病院勤務の脳外科医)基本月曜から金曜までは8:30-17:30(休憩1時間)の8時間労働(月160時間程度)2020年1月から12月
1月 日直(昼間のみ)1回、当直(夜間のみ)6回、日当直(24時間)2回、休日外来1回 総労働時間は合計312時間(時間外152時間)
2月 当直6回、日当直2回、休日外来1回 総労働時間303時間(時間外143時間)
3月 当直7回 日当直1回、休日外来1回 総労働時間294時間(時間外134時間)
4月 当直6回、日当直1回、休日外来1回 総労働時間279時間(時間外119時間)
5月 当直6回、日当直2回、休日外来1回 総労働時間303時間(時間外143時間)
6月 当直6回、日当直1回 休日外来2回 総労働時間284時間(時間外124時間)
7月 当直6回、日当直1回、休日外来1回 総労働時間279時間(時間外119時間)
8月 当直6回、日当直2回、休日外来2回 総労働時間308時間(時間外148時間)
9月 当直4回、日当直3回、休日外来1回 総労働時間297時間(時間外137時間)
10月 日直1回、当直5回、日当直1回、休日外来1回 総労働時間273時間(時間外113時間)
11月 当直6回、日当直1回、休日外来2回 総労働時間284時間(時間外124時間)
12月 当直6回、日当直1回、休日外来2回 総労働時間284時間(時間外124時間)
2020年の総労働時間は3460時間で、時間外総労働時間は1580時間だった。完全にアウトです!ちなみに、上記以外に待機があり、呼び出しに備えなければならない時間は含んでいません。また、手術が長引いた時間外労働は上記に含まれていないのでさらに長時間の時間外労働をしている状態でした。
大学病院から支給されている給料は、時間外を含めて手取りで大体30万円くらい(社会保障費、住民税、各種保険料が引かれています)なので、他病院へのいわゆるバイトがなければ家族で生活するには少し厳しいです。私の住む地域は脳外科医が少ないので、大学からの派遣がなくなればやっていけない病院はたくさんあります。本当にうまくいくのか甚だ疑問です。臨床研修制度の見直しや、各科の入局者数のコントロール(アメリカでは各科で給料が全然違いますし、外科や内科のトレーニングプログラムの人数は制限があり、コントロールされています)などが必要かもしれません。どうなることやら。